Spis treści
Jakie są przyczyny rozrzedzenia struktury kostnej?
Osteoporoza, czyli rozrzedzenie struktury kostnej, jest problemem zdrowotnym z wieloma przyczynami, które wpływają na kondycję naszych kości. Najważniejszym czynnikiem jest niedobór wapnia oraz witaminy D, który prowadzi do osłabienia kości i tym samym zwiększa ryzyko złamań. Również niska aktywność fizyczna odgrywa istotną rolę w tym procesie; regularne ćwiczenia bowiem pomagają zachować gęstość kości.
- długotrwałe unieruchomienie, na przykład w wyniku kontuzji lub chorób, prowadzi do odwapnienia kości,
- hormonalne zaburzenia, takie jak spadek estrogenów u kobiet po menopauzie, mogą dodatkowo przyspieszać utratę masy kostnej,
- schorzenia, takie jak choroby jelit czy nerki, mają wpływ na wchłanianie niezbędnych składników odżywczych, co osłabia struktury kostne,
- stosowanie niektórych leków, takich jak kortykosteroidy czy leki przeciwpadaczkowe, może również przyczynić się do rozwoju osteoporozy,
- czynniki genetyczne również odgrywają swoją rolę; osoby z rodzinną historią osteoporozy mogą być w większym stopniu zagrożone niż reszta populacji.
Zrozumienie tych wszystkich przyczyn jest niezwykle ważne, jeśli chcemy skutecznie zapobiegać oraz leczyć problemy związane z rozrzedzeniem struktury kostnej.
Jak niedobór witaminy D wpływa na zdrowie kości?
Niedobór witaminy D ma znaczący wpływ na zdrowie naszych kości, prowadząc do obniżenia poziomu wapnia we krwi, znanego jako hipokalcemia. Ta niezwykle ważna witamina odgrywa kluczową rolę w procesie wchłaniania wapnia w jelitach.
Gdy organizm odczuwa jej brak, reakcją jest wzrost produkcji parathormonu (PTH), który z kolei powoduje uwalnianie wapnia z kości. Taki proces może skutkować ich demineralizacją. Chroniczny niedobór witaminy D może prowadzić do:
- osteomalacji u dorosłych,
- krzywicy u dzieci,
- objawiającej się bólem w kościach oraz osłabieniem mięśni.
Co istotne, witamina D jest niezbędna do syntezy cholekalcyferolu pod wpływem promieniowania UV. Bez jej odpowiedniego poziomu organizm napotyka trudności w regulowaniu gospodarki wapniowo-fosforanowej, co jest kluczowe dla utrzymania zdrowych kości. Jeśli poziom zarówno wapnia, jak i witaminy D pozostaje zbyt niski, ryzyko wystąpienia złamań znacząco rośnie. Dlatego też te składniki odżywcze są absolutnie kluczowe dla zachowania mocnych i zdrowych kości.
Jakie są skutki długotrwałego unieruchomienia na kości?
Długotrwałe unieruchomienie, na przykład spowodowane kontuzją lub operacją, prowadzi do znaczących zmian w strukturze kości. Gdy kości nie są odpowiednio obciążane, procesy resorpcji dominują nad tworzeniem nowej tkanki, co skutkuje ich osłabieniem. Z tego powodu gęstość mineralna kości (BMD) może maleć średnio o 1-2% na każdy miesiąc unieruchomienia. Szczególnie narażone na te zmiany są kości:
- kończyn dolnych,
- kręgosłupa.
Spadek gęstości kostnej zwiększa ryzyko złamań, które są później trudne do wyleczenia i mogą prowadzić do długotrwałych problemów zdrowotnych. Dodatkowo unieruchomienie może wywołać hiperkalcemię, czyli podwyższony poziom wapnia we krwi, co jest efektem uwalniania tego minerału z kości. Taki proces negatywnie wpływa nie tylko na stan kości, ale również może wywoływać problemy z układem sercowo-naczyniowym i nerkowym.
Aby złagodzić skutki unieruchomienia, warto wprowadzić do życia jak najwięcej ruchu, gdy to tylko możliwe. Stosowanie zrównoważonej diety, bogatej w wapń i witaminę D, ma duże znaczenie dla utrzymania zdrowia kości i zapobiegania potencjalnym komplikacjom. Regularne wizyty u lekarza pozwolą na bieżąco monitorować stan kości oraz podjąć odpowiednie kroki w celu ich ochrony.
Jak mała aktywność fizyczna wpływa na zdrowie kości?

Aktywność fizyczna odgrywa kluczową rolę w zdrowiu naszych kości. Jej niski poziom prowadzi do zmniejszenia obciążenia mechanicznego, co może ograniczać stymulację osteoblastów – komórek odpowiedzialnych za budowę tkanki kostnej. Gdy brakuje regularnych ćwiczeń, takich jak:
- bieganie,
- spacerowanie,
- trening siłowy.
Kości stają się osłabione. Osoby, które prowadzą siedzący tryb życia, są bardziej narażone na utratę masy kostnej, co zwiększa ryzyko osteoporozy i złamań, zwłaszcza wśród seniorów oraz kobiet po menopauzie. Dodatkowo, brak aktywności fizycznej jest związany z zaburzeniami metabolizmu witaminy D oraz równowagi wapniowo-fosforanowej. Witamina D odgrywa istotną rolę w absorpcji wapnia, a jej niski poziom przyczynia się do osłabienia kości. Siedzący styl życia obniża gęstość kostną i spowalnia proces regeneracji układu kostnego po urazach.
Na szczęście, regularne ćwiczenia, nawet w umiarkowanym zakresie, przynoszą wyraźne korzyści dla zdrowia kości. Przykładowo, 30-minutowy spacer każdego dnia może wspierać proces tworzenia nowej tkanki kostnej oraz obniżać ryzyko przyszłych złamań. Dlatego warto zadbać o zwiększenie poziomu aktywności fizycznej, aby dbać o zdrowe kości i chronić je przed degradacją.
Jakie zmiany w diecie mogą poprawić zdrowie kości?
Dieta odgrywa istotną rolę w utrzymaniu zdrowych kości. Aby poprawić ich kondycję, warto wzbogacić codzienny jadłospis o produkty bogate w wapń oraz witaminę D. Wapń jest kluczowy dla zachowania gęstości kości, a jego źródłem mogą być różnorodne produkty nabiałowe, takie jak:
- mleko,
- jogurt,
- sery.
Ponadto, zielone warzywa liściaste, na przykład:
- szpinak,
- jarmuż,
również dostarczają tego cennego składnika. Wspaniałą alternatywą są również orzechy i nasiona. Witamina D stanowi z kolei ważny element umożliwiający skuteczne wchłanianie wapnia. Można ją odnaleźć w:
- tłustych rybach, takich jak łosoś czy makrela,
- jajkach.
Na dodatek, w regionach o ograniczonej ilości słońca, suplementacja witaminą D3 może przynieść znaczące korzyści zdrowotne. Oprócz składników mineralnych, w diecie nie powinno zabraknąć odpowiedniej ilości białka, które wspomaga regenerację tkanki kostnej. Doskonałe źródła białka to:
- chude mięso,
- ryby,
- rośliny strączkowe,
- nabiał.
Również warto unikać nadmiernego spożycia:
- soli,
- kofeiny,
- alkoholu,
ponieważ te substancje mogą negatywnie wpływać na zdrowie kości. Zbilansowana dieta, bogata w minerały oraz niezbędne składniki odżywcze, przyczynia się do poprawy stanu układu kostnego oraz pomaga w redukcji ryzyka wystąpienia osteoporozy i innych zaburzeń związanych z osłabieniem kości. Ponadto, regularne badania oraz zdrowe nawyki żywieniowe mają znaczący wpływ na ogólną kondycję naszego układu kostnego.
Co to jest osteomalacja i jakie ma objawy?
Osteomalacja to schorzenie metaboliczne, które ma istotny wpływ na zdrowie naszych kości. Charakteryzuje się niewystarczającą mineralizacją tkanki kostnej, co skutkuje osłabieniem jej struktury i funkcji. Najczęściej pojawia się z powodu niedoboru witaminy D, kluczowej do prawidłowego wchłaniania wapnia oraz fosforanów.
Osoby dotknięte osteomalacją często skarżą się na:
- intensywne bóle kości, szczególnie w obrębie nóg, miednicy czy kręgosłupa,
- osłabienie mięśni, co sprawia, że czynności takie jak wstawanie z krzesła czy wspinanie się po schodach stają się dużym wyzwaniem,
- nadwrażliwe kości, które powodują ból nawet przy niewielkim ucisku.
U niektórych osób osteomalacja prowadzi do:
- trudności w poruszaniu się,
- zwiększonego ryzyka złamań, zwłaszcza w rejonach miednicy, ud czy łopatek,
- objawów takich jak tężyczka, a także zniekształcenia kości.
Warto zwrócić uwagę, że na początku objawy choroby mogą być dość niespecyficzne, co komplikuje postawienie prawidłowej diagnozy. Dlatego, w przypadku podejrzenia osteomalacji, zdecydowanie należy zasięgnąć porady lekarza oraz wykonać odpowiednie badania.
Jakie są objawy osteomalacji?
Objawy osteomalacji mają różnorodny charakter i mogą być trudne do rozpoznania. Do najczęstszych symptomów należą:
- bóle w kościach, a szczególnie odczuwalne w długich kościach, miednicy, żebrach oraz w kręgosłupie,
- osłabienie mięśni, zwłaszcza w okolicy bioder, co znacznie utrudnia wstawanie i poruszanie się,
- chód przypominający kaczkowaty,
- nadwrażliwość kości na nacisk oraz doznania bólowe nawet przy niewielkich dotknięciach,
- tzw. złamania rzekome, które mają problem z prawidłowym gojeniem,
- zniekształcenia kości, na przykład wygięcie kości udowych czy piszczelowych,
- tężyczka, jako efekt niedoboru wapnia,
- ogólne zmęczenie, osłabienie oraz trudności w oddychaniu związane z osłabieniem mięśni oddechowych.
Objawy osteomalacji mają tendencję do stopniowego nasilenia, co często prowadzi do ich mylenia z innymi dolegliwościami. Dlatego kluczowa jest szybka diagnoza oraz konsultacja medyczna.
Jak diagnozować rozrzedzenie struktury kostnej?
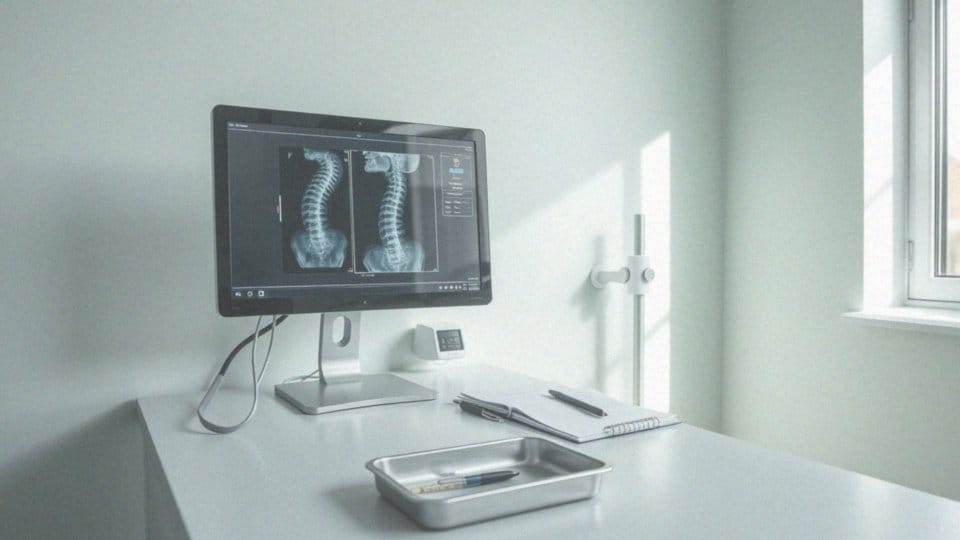
Diagnostyka osteoporozy, czyli zmniejszenia gęstości kości, to skomplikowany proces, który rozpoczyna się od szczegółowego wywiadu medycznego. W tym etapie lekarz analizuje różnorodne czynniki ryzyka, takie jak:
- wiek pacjenta,
- płeć,
- historia wcześniejszych złamań.
Kolejnym krokiem jest przeprowadzenie badania fizykalnego. Następnie przychodzi czas na badania obrazowe, w tym densytometrię (DEXA), która dostarcza cennych informacji dotyczących gęstości mineralnej kości. Dodatkowo, zdjęcia RTG kręgosłupa mogą ujawnić obecność złamań kompresyjnych kręgów, co jest oznaką zaawansowanej osteoporozy. Nie mniej ważne są badania krwi – analiza poziomu wapnia, fosforu, 25-hydroksywitaminy D oraz parathormonu (PTH) ma istotne znaczenie. Warto również zwrócić uwagę na stężenie fosfatazy alkalicznej i markerów obrotu kostnego, które dają wgląd w metabolizm kości. W przypadku wystąpienia niejasności lekarz może zdecydować o przeprowadzeniu biopsji kości.
Na podstawie wszystkich uzyskanych wyników specjalista ocenia stopień rozrzedzenia struktury kostnej, co umożliwia stworzenie spersonalizowanego planu leczenia. Wczesna diagnoza jest kluczowa, ponieważ pozwala na wdrożenie odpowiednich zmian w stylu życia oraz diecie. Takie działania mogą być pomocne w zapobieganiu dalszemu osłabieniu kości i wspierają efektywne terapie.
Jakie badanie jest kluczowe w diagnostyce osteoporozy?
Densytometria kości, znana jako DXA, odgrywa kluczową rolę w diagnozowaniu osteoporozy. Badanie to ocenia gęstość mineralną kości w takich miejscach, jak:
- lędźwiowy odcinek kręgosłupa,
- szyjka kości udowej,
- kość przedramienia.
Wyniki przedstawiane są w postaci T-score, co pozwala na porównanie wyników pacjenta z normami zdrowych osób młodych. Jeśli T-score wynosi poniżej -2,5 SD, oznacza to osteoporozę; z kolei wyniki w zakresie od -1 do -2,5 SD sugerują występowanie osteopenii. Densytometria umożliwia wczesne wykrycie osteoporozy oraz ocenę ryzyka ewentualnych złamań, co jest istotne przy planowaniu właściwej terapii.
Leczenie często obejmuje:
- suplementację witaminy D,
- wapnia,
- wprowadzenie korzystnych zmian w stylu życia.
Co więcej, dodatkowe badania obrazowe, takie jak RTG, mogą ujawniać już istniejące złamania. Regularne monitorowanie gęstości kości jest kluczowe szczególnie dla osób z grupy ryzyka, w tym seniorów oraz kobiet po menopauzie, co z kolei pozwala na skuteczne zapobieganie złamaniom oraz innym powikłaniom związanym z osteoporozą.
Jakie metody leczenia osteomalacji są zalecane?
Leczenie osteomalacji koncentruje się na źródłach problemu. Gdy przyczyną są niedobory witaminy D, warto rozważyć suplementację, na przykład w formach:
- cholekalcyferolu,
- kalcyfediolu.
Ważne jest, aby odpowiednio dobrać dawkę, uwzględniając zarówno ciężkość niedoboru, jak i indywidualne potrzeby danej osoby. W przypadkach hipokalcemii często niezbędna jest dodatkowa suplementacja wapnia. Osoby cierpiące na osteomalację powinny również starać się o wystarczającą ekspozycję na słońce, co sprzyja syntezowaniu witaminy D w skórze. Jeśli schorzenie jest konsekwencją problemów z nerkami lub jelitami, skuteczne leczenie tych dolegliwości może przyczynić się do poprawy stanu kości.
Zdarza się, że lekarze przepisują aktywne metabolity witaminy D, takie jak kalcytriol, które wspomagają absorpcję wapnia i fosforanów. Kluczowe jest systematyczne monitorowanie poziomów wapnia, fosforanów oraz witaminy D, a także parathormonu (PTH), co pozwala na bieżąco dostosowywać terapie do wymagań pacjenta. Stosując te podejścia, można znacząco poprawić zdrowie kości oraz ich mineralizację.
Jak suplementacja witaminy D i wapnia może pomóc?

Suplementacja witaminą D oraz wapniem odgrywa niezwykle istotną rolę w dbaniu o zdrowie naszych kości, szczególnie w kontekście zapobiegania oraz terapii osteomalacji i osteoporozy. Witamina D ułatwia wchłanianie wapnia w jelitach, co jest kluczowe dla właściwej mineralizacji tkanki kostnej. Dzięki temu kości mogą prawidłowo funkcjonować oraz się regenerować.
Dodatkowo, osoby starsze oraz te z niedoborami tych składników są bardziej narażone na rozmaite schorzenia związane z układem kostnym. Warto pamiętać, że suplementy należy dobierać indywidualnie, uwzględniając wiek oraz stan zdrowia pacjenta. Osoby dorosłe powinny przyjmować:
- od 800 do 2000 IU witaminy D dziennie,
- od 1000 do 1200 mg wapnia.
Regularne stosowanie tych preparatów może znacząco zwiększyć gęstość mineralną kości, co z kolei obniża ryzyko złamań, szczególnie u kobiet po menopauzie oraz u osób z chorobami jelit, gdzie wchłanianie składników odżywczych bywa utrudnione. Niedobory witaminy D i wapnia mogą prowadzić do hipokalcemii, co w negatywny sposób odbija się na zdrowiu kości, przyczyniając się do ich demineralizacji.
Wsparcie organizmu tymi cennymi składnikami nie tylko wzmacnia struktury kostne, ale również ma korzystny wpływ na ogólny stan zdrowia. Dlatego tak istotne jest, aby lekarze regularnie kontrolowali poziom tych składników, co pozwala na dostosowanie suplementacji oraz diety. Odpowiednie podejście do tego zagadnienia może skutecznie zmniejszyć ryzyko osteoporozy oraz osteomalacji, a tym samym przyczynić się do poprawy jakości życia pacjentów.
Jakie są zalecenia dotyczące wizyt w poradni leczenia osteoporozy?
Wizyty w poradni leczenia osteoporozy są niezwykle istotne. Regularne kontrole służą do ocenienia stanu zdrowia kości oraz skuteczności stosowanej terapii. Różni specjaliści, tacy jak:
- endokrynolodzy,
- reumatolodzy,
- ortopedzi.
Zalecają oni odbywanie takich wizyt co 6-12 miesięcy, w zależności od indywidualnych potrzeb pacjenta. W trakcie spotkań lekarze analizują postępy oraz wyniki badań, a jednym z najważniejszych testów jest densytometria, która pomaga określić gęstość mineralną kości. Dostosowanie leczenia do aktualnych wyników oraz stanu zdrowia pacjenta jest kluczowe.
W tych wizytach istotne są także porady dotyczące diety oraz aktywności fizycznej. Pacjenci powinni zadbać o to, aby ich dieta była bogata w wapń oraz witaminę D3, a także regularnie się ruszać, co przyczynia się do profilaktyki osteoporozy.
Aby zmniejszyć ryzyko upadków oraz ich niechcianych skutków, lekarze często dzielą się z pacjentami pomysłami na zwiększenie bezpieczeństwa w codziennym życiu. Wizyty w poradni mają na celu nie tylko poprawę jakości życia, ale także zredukowanie ryzyka złamań w wyniku osłabienia kości. Regularne monitorowanie zdrowia oraz wprowadzanie odpowiednich form leczenia to fundamenty skutecznej profilaktyki osteoporozy.